چسبندگی رحم یا سندرم آشرمن چیست؟
چسبندگی رحم یا سندرم آشرمن چیست؟
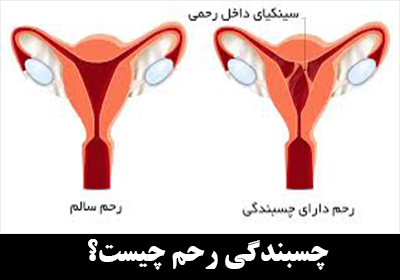
چسبندگی رحم به انگلیسی Uterine adhesions یکی از بیماریهای شایع در زنان است. داخل رحم شبیه بادکنکی است که دیوارههای جلویی و پشتی آن به صورت صاف روی هم قرار دارند. داخل آن با بافتی به نام آندومتر پوشیده شده است و در طی قاعدگی، لایه سطحی (بالایی) آندومتر ریخته میشود. هنگامی که باردار میشوید، جنین در آندومتر لانه گزینی میکند. آسیب و یا عفونت ممکن است به پوشش داخلی رحم آسیب برساند و باعث ایجاد چسبندگی (بافت اسکار) بین دیوارههای داخلی رحم شود، به این حالت چسبندگی رحم یا سندرم آشرمن گفته میشود.
چسبندگی داخل رحمی در موارد خفیف میتواند نوارهای کششی و نازک بافت اسکار (بافت اسکار به مجموعهای از سلولها و کلاژنها گفته میشود که جای زخم را میپوشانند) را درست کند. در موارد شدید میتواند با تشکیل نوارهای ضخیم همراه باشد. در شدیدترین موارد، انسداد یا تخریب جزئی یا کامل داخل حفره رحم ممکن است رخ دهد.
علت چسبندگی رحم چیست؟
چرا چسبندگی رحم می گیریم؟ سندروم آشرمن میتواند به دلایل مختلفی ایجاد شود، اما اغلب اوقات به دلیل جراحی رحم یا دهانه رحم به وجود میآید. احتمالا بعد از شنیدن این جمله اولین سوالی که میپرسید این باشد که چه جراحیهایی باعث چسبندگی رحم میشوند؟ در ادامه جراحیها و شرایطی که باعث بروز این بیماری میشوند را بررسی خواهیم کرد.
۱. جراحی هیستروسکوپی چسبندگی رحم
جراحی که در آن پزشک یک دوربین را در رحم شما قرار میدهد و سپس فیبرومها را با استفاده از یک ابزار الکتریکی قطع و خارج میکند. از عوارض برداشتن رحم، ایجاد درد شدید در زیر شکم و لگن است.
۲. اتساع و کورتاژ
اتساع و کورتاژ نوعی عمل جراحی است که از آن برای باز کردن دهانه رحم (اتساع) و سپس برداشتن بافت از رحم استفاده میشود. این بافت میتواند پوشش داخلی رحم شما (آندومتر) یا بافت ناشی از سقط جنین باشد. در طول عمل، از ابزاری برای خراش دادن بافت اضافی استفاده میشود. این عمل معمولا باعث ایجاد اسکار نمیشود مگر اینکه شما یک عفونت زمینهای داشته باشید. طبق تحقیقات، علت ناباروری زنان کورتاژ متعدد است.
۳. سزارین
از این جراحی برای زایمان نوزاد استفاده میشود. در برخی موارد، سزارین میتواند باعث ایجاد بافت اسکار و چسبندگی داخل رحمی شود. این اتفاق زمانی میافتد که از بخیهها برای توقف خونریزی در طول سزارین استفاده شده باشد و یا اینکه در زمان انجام عمل عفونت داشته باشید. در غیر این صورت، بسیار نادر است که سزارین باعث سندرم آشرمن شود.
۴. عفونت ها
عفونتها به تنهایی معمولا باعث چسبندگی رحم نمیشوند. اما، هنگامی که در حین انجام جراحی رحم، مانند D&C یا سزارین، دچار عفونت میشوید، میتوانید به چسبندگی داخل رحمی مبتلا شوید.
۵. پرتو درمانی
گاهی اوقات، یک گزینه درمانی میتواند باعث ایجاد بافت اسکار در رحم شما شود. پرتودرمانی برای درمان شرایطی مانند سرطان دهانه رحم استفاده میشود، اما این درمان میتواند باعث چسبندگی رحم شود.
علائم چسبندگی رحم چیست؟
شایع ترین علامت سندرم آشرمن پریودهای کم یا بدون قاعدگی است. همچنین ممکن است در زمان پریود شدن شما احساس درد کنید اما خونریزی نداشته باشید. درد در تاریخ پریودی میتواند نشانه این باشد که شما در پریود هستید اما به دلیل انسداد، خون نمیتواند از رحم شما خارج شود. با این حال، عوامل دیگری میتوانند باعث شوند که شما پریود نشوید، از جمله:
یائسگی
ورزش بیش از حد
فشار
کاهش وزن ناگهانی
مصرف قرصهای ضد بارداری
سندرم تخمدان پلی کیستیک.
درد در هنگام مقاربت جنسی نیز میتواند یکی دیگر از علائم چسبندگی رحم باشد. البته همانطور که گفتیم علل دیگری همچون بیماری التهابی لگن و افتادگی رحم نیز میتوانند باعث درد در هنگام سکس شوند.
سقط جنین به از بین رفتن جنین قبل از هفته ۲۰ بارداری گفته میشود. یکی دیگر از علائم سندرم آشرمن سقط مکرر جنین است. اگر دچار این عارضه شدهاید ممکن است به چسبندگی رحم مبتلا باشید. در هر حال تشخیص نهایی مشکل شما به عهده پزشک است.
انواع چسبندگی رحم
چسبندگی رحم بر اساس میزان بزرگی اسکار و ناحیهای که چسبندگی در آن ایجاد شده به چند گروه تقسیم میشود:
چسبندگی خفیف: در این نوع از چسبندگی، معمولا کمتر از یک سوم رحم درگیر چسبندگی میشود.
چسبندگی متوسط: این نوع چسبندگی معمولاً دو سوم رحم را درگیر میکند. یکی از نشانههای این چسبندگی، قاعدگی خفیف است.
چسبندگی شدید: در این حالت، بیش از دو سوم رحم درگیر چسبندگی میشود. در این شرایط، خونریزی قاعدگی تقریباً قطع خواهد شد.
چسبندگی رحم و نقش آن در بارداری
آیا چسبندگی رحم باعث نازایی میشود؟ بر طبق تحقیقات انجام شده، بیشتر افرادی که دارای چسبندگی رحم خفیف یا متوسط هستند، معمولا مشکلی برای بارداری ندارند. درصد بسیار زیادی از زنان، بعد از رفع مشکل چسبندگی رحم، بارداری موفقی را تجربه کردهاند و از عوارض بارداری با چسبندگی رحم دور ماندهاند. اما در مواردی که چسبندگی شدید وجود دارد، این عارضه عاملی برای ناباروری محسوب میشود. با رفع چسبندگی رحم هم، در بیشتر از ۶۰ درصد از زنان، احتمال باروری کاملا ضعیف میشود.
تشخیص سریع و بهموقع چسبندگی رحم، از شدید شدن این عارضه پیشگیری میکند. همین موضوع اهمیت پیگیری چسبندگی رحم را نشان میدهد. به همین دلیل در صورتی که تصمیم به بارداری دارید، باید از شرایطی که ممکن است منجر به چسبندگی رحم شود، فاصله بگیرید.
چسبندگی رحم، باعث بروز چه اختلالاتی در بدن میشود؟
چسبندگی داخل رحم یک عارضۀ جدی است، که گاهی برای درمان مجبور به جراحی نیز میشویم. عوارضی که این بیماری برای بدن ایجاد میکند، عبارتند از:
نازایی
سقط مکرر جنین
درد لگن
دیسمنوره یا دورههای قاعدگی دردناک
احتما ابتلا به آندومتریوز
ایجاد محدودیت رشد برای جنین درون رحم
افزایش اختلالات لانهگزینی جفت در حاملگیهای بعدی
بنابراین هرچه زودتر برای درمان و پیشگیری از این بیماری، اقدام کنید.
تشخیص چسبندگی رحم چگونه است؟
تستهای تصویربرداری به متخصصان زنان و زایمان اجازه میدهد تا اندامهای داخلی شما را ببینند. تستهای مختلف جزئیات مختلفی را ارائه میدهند، از این رو ممکن است برای تشخیص بیماری شما چند آزمایش صورت گیرد. برخی از این آزمایشها را میتوان بر روی پوست انجام داد و نیاز به آمادگی کمی دارند، اما در مواردی دیگر ممکن است از روشهای پیچیدهتری استفاده شود. تستهای تصویربرداری زیر میتوانند برای تشخیص چسبندگی داخل رحمی استفاده شوند.
۱. سونوگرافی اولتراسوند برای تشخیص چسبندگی رحم
روش تشخیصی سونوگرافی چسبندگی رحم در بارداری چگونه انجام میشود؟ این نوع آزمایش تصویربرداری از امواج صوتی برای ایجاد تصویری از اندامهای داخلی شما استفاده میکند. سونوگرافی را میتوان به صورت خارجی، از روی پوست شما یا به صورت داخلی با سونوگرافی ترانس واژینال انجام داد. در این نسخه از آزمایش، یک گرز نازک به داخل واژن وارد میشود.
۲. هیستروسکوپی
در طی این روش، ارائه دهنده مراقبتهای بهداشتی از یک لوله باریک و نازک که یک دوربین در انتهای آن قرار دارد استفاده میکند تا داخل رحم شما را مشاهده کند. لوله هیستروسکوپی در واژن شما وارد میشود و از طریق دهانه رحم به سمت بالا و داخل رحم حرکت میکند.
هیستروسکوپی به متخصص این امکان را میدهد که نگاهی بسیار دقیق به داخل رحم شما داشته باشد. همچنین می توان از این روش برای درمان چسبندگی رحم نیز استفاده کرد.
۳. سونوگرافی انفوزیونی سالین
چسبندگی رحم تو سونوگرافی مشخص میشه؟ این تست تصویربرداری از اولتراسوند به همراه محلول سالین (مخلوطی از نمک و آب) برای ایجاد تصویر واضحی از داخل رحم استفاده میکند. این مایع رحم شما را منبسط میکند تا پزشک بتواند جزئیات، شکل و نقایص حفره رحم شما را ببیند. این آزمایش دقیق٬تر از سونوگرافی ساده است و میتواند به خوبی سندرم آشرمن شما را نشان دهد.
درمان چسبندگی رحم
راههای مختلفی برای درمان چسبندگی داخل رحمی وجود دارد. در طول مکالمه با دکتر خود، خوب است در مورد اینکه این وضعیت چه احساسی در شما ایجاد میکند صحبت کنید. همچنین اهداف خود برای باروری آینده را مورد بحث قرار دهید. در برخی موارد که یک زن علائمی را تجربه نمیکند، یک گزینه درمانی در واقع میتواند عدم درمان باشد.
با این حال، اگر برنامه شما شامل حاملگیهای آینده باشد، گزینه های درمانی زیادی وجود دارد که میتواند بافت اسکار را از بین ببرد. همچنین اگر دچار گرفتگی یا درد لگن باشید نیز باید تحت درمان قرار بگیرید. هدف اصلی درمان برداشتن بافت اسکار و بازگرداندن رحم به اندازه و شکل اولیه است. درمان چسبندگی رحم معمولا به سه شکل صورت انجام میگیرد.
۱. درمان چسبندگی رحم با هیستروسکوپی
عمل چسبندگی رحم چگونه انجام میشود؟ رایجترین درمان برای سندرم آشرمن، جراحی هیستروسکوپی (هیستروسکوپ به علاوه قیچی یا سایر ابزارهای برش) برای برش چسبندگی دیواره رحم است. هیستروسکوپ به پزشک اجازه میدهد تا با دید مستقیم قسمتهای بزرگ شده رحم را برای برش دقیق چسبندگیهای رحم مشاهده کند.
اکثر جراحیهای هیستروسکوپی را میتوان در یک محیط سرپایی انجام داد. درمان موارد شدید سندرم آشرمن میتواند چالشبرانگیزتر باشد، زیرا ممکن است حفره کاملاً مسدود شده یا آنقدر باریک باشد که امکان قرار دادن هیستروسکوپ در داخل دهانه رحم وجود نداشته باشد. خطر احتمالی این روش آسیب رساندن به بافت سالم داخل رحم در حین برداشتن بافت اسکار است.
اغلب پس از جراحی هیستروسکوپی آنتی بیوتیکها نیز تجویز میشوند. در حالی که آنتی بیوتیکها مستقیما از چسبندگی مجدد جلوگیری نمیکنند، اما به جلوگیری از عفونتها و التهابهایی که ممکن است به رحم آسیب برسانند و باعث چسبندگی مجدد دیوارههای رحم شوند، کمک میکنند.
مراقبتهای بعد از عمل چسبندگی رحم چیست؟
از آنجایی که بیشتر عملهای هیستروسکوپی سرپایی هستند، شما میتوانید در مدت زمان کوتاهی به روال عادی زندگی خود برگردید. نکات زیر را برای پیمایش هر چه بهتره مسیر بهبودی در نظر داشته باشید:
تا ۲۴ ساعت پس از عمل، از خوردن مشروبات الکلی و رانندگی اجتناب کنید.
اگر دچار درد در لگن و رحم خود هستید میتوانید از مسکنهای معمولی مانند پاراستامول یا ایبوپروفن استفاده کنید.
اگر دچار لکه بینی یا خونریزی واژینال هستید، بهتر است به جای استفاده از تامپون، از نوار بهداشتی استفاده کنید.
به اندازه کافی پس از عمل استراحت کنید.
سعی کنید بعد از عمل وعدههای غذایی کوچک و سبک بخورید.
اگر در طول عمل بیهوش بودهاید، بهتر است تا ۲۴ ساعت بعد حمام نکنید.
شما باید به مدت یک هفته یا تا زمانی که خونریزی متوقف شود از رابطه جنسی خودداری کنید.
۲. هورمون درمانی (درمان سریع چسبندگی شدید رحم)
هورمون درمانی و مکملهای استروژن برای کمک به ترمیم بافت و بازیابی پوشش داخلی رحم پیشنهاد میشود. برخی از مطالعات نشان دادهاند که استروژن درمانی ممکن است ترمیم و رشد سلولها در دیواره رحم را افزایش دهد، با این حال مطالعات بالینی بیشتری برای تایید ارزش استروژن درمانی در درمان چسبندگی رحم مورد نیاز است.
هورمون درمانی ممکن است با یک کاتتر کوچک داخل رحمی که چند روز پس از هیستروسکوپی در داخل رحم باقی میماند، همراه شود. این امر خطر تشکیل بافت اسکار مکرر پس از عمل را کاهش میدهد. در واقع، استروژن باعث بهبود آندومتر میشود و کاتتر یک مانع فیزیکی بین دیوارههای قدامی و خلفی رحم شما ایجاد میکند، به طوری که در چند روز پس از عمل اسکار به یکدیگر نمیچسبند.
۳. آنزیم درمانی سیستمیک
آنزیم درمانی با استفاده از آنزیمهای سیستمیک به بدن کمک میکند تا بافت اسکار را تجزیه کند و سندرم آشرمن را درمان کند. اگر میدانید که قصد انجام کورتاژ دارید، یک ترکیب آنزیمی سیستمیک برای بهبودی پس از عمل در دسترس داشته باشید.
مصرف آنزیمهای سیستمیک پس از قطع خونریزی کورتاژ، ممکن است به جلوگیری از تشکیل بافت اسکار کمک کند. در نتیجه چسبندگی رحم ایجاد نخواهد شد. این درمان به صورت زیر سندرم آشرمن را درمان و از بروز دوباره آن جلوگیری میکند:
ترکیب آنزیم سیستمیک به عنوان یک تعدیل کننده پاسخ بیولوژیکی عمل میکند و با سیستم دفاعی ایمنی بدن برای تعدیل پاسخ التهابی کار میکند.
این آنزیمها از پاکسازی بافتها حمایت میکنند و همچنین گردش خون را بهتر میکنند.
این داروها “فیبرین” را که ترکیب التهاب طولانی مدت و تشکیل بافت اسکار است را میشکنند و از بین میبرند.
آنزیمها پروتئینهایی که باعث التهاب در خون میشوند را تجزیه میکنند. این امر حذف آنها را از طریق سیستم لنفاوی و گردش خون تسهیل میکند.
درمانهای طب سنتی و خانگی برای چسبندگی رحم
چسبندگی رحم یک عارضه خاص و جدی در زنان است. به دلیل نقش مهم این عارضه در باروری، رسیدگی بهموقع به این مشکل، اهمیت زیادی دارد. درمانهای طب سنتی برای رفع عارضه چسبندگی رحم، بهخصوص در مورد چسبندگی شدید رحم، از نظر علمی تأیید و اثبات نشدهاند.
مصرف گیاهان دارویی و درمانهای سنتی که برای بهبود عفونتهای رحم، تخمدان، فیبروم رحم و آندومتریوز، مؤثر هستند، در جلوگیری و درمان چسبندگیهای خفیف موثر هستند. اما هنوز هیچ درمان گیاهی چسبندگی رحم به صورت قطعی معرفی نشده است.
به همین دلیل، در صورت مشاهده هرگونه درمان سنتی، باید حتماً با پزشک مخصوص خود در این مورد مشورت کنید. اما در مورد چسبندگی خفیف یا متوسط، انجام بعضی درمانهای خانگی شاید از تشدید این مشکل جلوگیری کند.
رژیم غذایی مناسب: استفاده از غذاها و مواد غذایی حاوی آنتیاکسیدان، باعث سلامت خانمها و برقراری تعادل در هورمونهای آنها میشود. مواد غذایی مانند: هویج، تخم مرغ، میوهها و سبزیجات ساده از جمله مواد غذایی مناسب خانمها هستند.
رازیانه: رازیانه یکی از گیاهانی است که خواص بسیار خوبی برای زنان دارد. مصرف رازیانه بهصورت پودر، دمنوش و عرق رازیانه، در درمان مشکلات قاعدگی و تنظیم هورمونهای زنانه مؤثر است. اما در مورد خواص رازیانه برای چسبندگی رحم، نمیتوان با قاطعیت نظر داد. ولی مصرف رازیانه برای پاکسازی رحم، بسیار توصیه میشود.
یوگا و حرکات کششی: یوگا برای بهبود عملکرد بدن و بالابردن کیفیت زندگی زنان مؤثر است. مراقبه و تمرین آرامش در کنار حرکات کششی، تمرینهای مؤثری برای قسمتهای لگن و شکم هستند. این حرکات کششی باعث بهبود روند خونرسانی در بدن خواهند شد.
ترک سیگار و الکل: اعتیاد به سیگار و مصرف الکل به دلیل تأثیرات منفی بر لولههای رحمی، باعث ناباروری میشود.
مصرف ادویههای مفید: ادویهها و گیاهانی مانند سیر، زنجبیل، دارچین و زردچوبه، با کم کردن التهابها در بدن، گردش خون را در بدن بهبود میبخشد و مانعی برای انسداد لولههای رحمی خواهند بود. مصرف دمنوش این ادویهها در درمان عفونتهای زنانه بسیار مؤثر است.
برای پیشگیری از چسبندگی رحم باید چه کرد؟
بعضی از علائم مانند کم شدن خونریزی قاعدگی یا بد بو شدن ترشحات واژن، میتواند نشانهای از شروع چسبندگی در رحم باشد. در عین حال، مراقبت دائمی و مراجعه به پزشک متخصص زنان و تحتنظر بودن، یکی دیگر از نکاتی است که باید آن را جدی گرفت. تشخیص بهموقع عفونت لگن و عفونت رحم، و بررسی موارد لازم، به پیشگیری از این مشکل کمک خواهد کرد.
اما گاهی بعد از جراحی چسبندگی رحم، بعضی بیماران مجدداً با این مشکل روبرو میشوند. ممکن است بر اثر جراحی، مجدداً بافت اسکار در محل جراحی بهوجود بیاید. به این منظور پزشکان، راهکارهایی برای پیشگیری از این مورد انجام میدهند:
استروژن درمانی: در این روش پزشک بهمنظور سرعت بخشیدن به بهبود جای زخم و عدم تشکیل اسکار، از داروهای استروژن استفاده میکند.
قرار دادن بالون در رحم: در این روش، پزشک بعد از برداشتن اسکار، برای پیشگیری از تشکیل اسکار، یک بالون در داخل رحم قرار میدهد.
بیوپسی: در این روش، مدتی بعد از جراحی، پزشک با نمونهبرداری از بافت داخلی رحم، از عدم وجود هر نوع بافت سلولی مشکوک، اطمینان حاصل میکند.
هیستروسکوپی: گاهی پزشک چند روز بعد از جراحی برای اطمینان از عدم تشکیل مجدد اسکار، عمل هیستروسکوپی را مجدداً انجام خواهد داد.
چه زمانی به پزشک مراجعه کنیم؟
چسبندگی رحم، عارضه چندان شایعی نیست. اما به دلیل نقش مهم چسبندگی رحم در ایجاد ناباروری در زنان، تشخیص و درمان این عارضه از اهمیت زیادی برخوردار است. توجه به سیکل درست قاعدگی، میزان خونریزی و عفونتهای احتمالی زنانه، برای تشخیص این عارضه کمک زیادی خواهد کرد.
به همین دلیل، در صورت مشاهده هرگونه علامت متفاوت، بهتر است که مشکل را با پزشک متخصص زنان مطرح کنید. کم یا قطع شدن خونریزی قاعدگی، دردهای شدید لگنی، درد در هنگام رابطه جنسی و تغییرات زیاد در سیکل قاعدگی مواردی است که باید جدی گرفت.
________________________________________________________
مقالات دیگر